Lékařské diagnózy
?
Transplantace ledviny 
Definice
Transplantace ledviny je formou léčby chronického selhání ledvin. Jedná se o chirurgický výkon v celkové anestezii, po provedené transplantaci pacient celoživotně užívá imunosupresiva.
Indikace a kontraindikace k transplantaci ledviny
K transplantaci ledviny je indikován pacient s nezvratným selháním ledvin. Podmínkou je nepřítomnost kontraindikací, které by bránily úspěšné transplantaci či přímo ohrožovaly život příjemce. Zjednodušeně je lze rozdělit na kontraindikace výkonu a kontraindikace pro následné období (kontraindikace imunosupresivní terapie).
Obecné kontraindikace k transplantaci ledviny
- HIV pozitivita
- aktivní hepatitida
- závažné onemocnění srdce a cév
- tumory
- chronické infekce (např.tuberkulóza)
- krvácení (např. ze žaludečního vředu)
- obezita (orientačně BMI nad 35)
- neschopnost a neochota pacienta spolupracovat
- výrazná malnutrice
- dárci nesmí být méně než 18 let
Typy transplantace
- 1. Transplantace ze živého člověka
- Pro nemocného se selháním ledvin je nejvýhodnější možností, protože se dá nejlépe načasovat, má nejméně komplikací, ledvina většinou pracuje lépe a déle než ledvina ze zemřelého dárce.
- Žijící dárce nemusí být vždy příbuzný (rodič, sourozenec, jiný příbuzný), může být bez příbuzenského vztahu k pacientovi (v tomto případě je nezbytné posouzení Etickou komisí).
- Zvláštním typem transplantace ze žijícího dárce je tzv. „zkřížená transplantace“, ke které se přistupuje v případě, že nemocný má člověka, který mu je ochoten a schopen ledvinu darovat, ale jeho krevní skupina k tomu není vhodná nebo existuje jiná, většinou imunologická překážka transplantace. Potom může transplantační středisko takové dvojici zprostředkovat kontakt s druhou dvojicí se stejným problémem, a dárci mohou darovat ledviny „zkříženě“, tedy nemocnému z druhé dvojice. Obě transplantace pak probíhají současně v jeden den.
- 2. Transplantace ze zemřelého dárce
- Dárcem ledvin v České republice může být osoba, u které je diagnostikována smrt mozku při zachovalém oběhu krve, ledviny jsou funkční a nejsou prokázány kontraindikace dárcovství; dárce se označuje jako kadaverózní (zemřelý).
- Je možností pro ty nemocné, kteří nemají vhodného dárce nebo si nepřejí, aby jim někdo z okolí ledvinu daroval. Tito pacienti jsou po důkladném vyšetření zařazeni na tzv. čekací listinu, což je seznam, na němž jsou všichni nemocní, kteří čekají na transplantaci ledviny. Pokud pacient čeká na transplantaci ledviny déle než 3 roky, dostává se do přednostního pořadí. Takto přednostně jsou také transplantovány děti a nemocní, u nichž není možné žádným způsobem provádět dialýzu.
- U diabetiků 1. typu se selháním ledvin se provádí kombinovaná transplantace ledviny a slinivky ze zemřelého dárce. Ta je kromě náhrady funkce ledvin schopna díky současné transplantaci části slinivky výrazně zmírnit diabetes mellitus 1. typu.
Diagnostika
Anamnéza
- Osobní
- prodělaná infekční onemocnění v poslední době, nynější stav
- Rodinná
- výskyt onemocnění u pokrevních příbuzných se zaměřením na nefrologické choroby
- Farmakologická
- všechny léky, které pacient užívá
- Sociální
- vliv onemocnění na sociální role
Fyzikální metody
TK, P, TT, hmotnost, poklep (tapotement), poslech, pohmat, pohled
Laboratorní metody
KO+dif, biochemie, hemokoagulační vyšetření, vyšetření moči, funkční vyšetření ledvin
Přístrojové vyšetřovací metody
- sonografie (UZ), zátěžová echokardiografie
- EKG
- RTG ledvin, RTG srdce a plic, angiografie, koronarografie, CT, scintigrafie
- endoskopické vyšetření močového měchýře a močovodů (urologické vyšetření)
- funkce zažívacího systému (endoskopie) a další, dle rozhodnutí indikujícího týmu lékařů
Terapie
Režimová opatření – dle stavu pacienta, úprava životosprávy
Dietoterapie
- a) Dialyzovaní pacienti před transplantací:
- úprava příjmu živin a tekutin tak, aby tělo nebylo zatěžováno přemírou odpadních látek, které nedokáže vyloučit, a aby nebyla rozvrácena vnitřní rovnováha organizmu,
- dieta je individuální podle celkového stavu pacienta, příjem tekutin je omezený.
- Důvody k těmto opatřením:
- snížená funkce ledvin a s ní související zpomalení vylučování dusíkatých látek z těla (vznikají při metabolizmu bílkovin),
- déle se v těle zadržuje voda (dochází k otokům a zhoršuje se hospodaření s minerály),
- hromadí se draslík (svalová slabost, srdeční arytmie nebo i zástava),
- dochází k dysbalanci v hospodaření fosforu a vápníku (odvápnění kostí a vápenatění některých měkkých struktur),
- jsou porušeny endokrinní funkce ledvin (erytropoetin ovlivňuje tvorbu červených krvinek, renin hospodaření s vodou a solemi).
- b) Pacienti po transplantaci:
- dieta po transplantaci je méně přísná než při dialýze,
- mění se podle potřeby s medikací, krevním tlakem, váhou a naměřenými laboratorními hodnotami.
Farmakoterapie
Imunosupresiva
- Po transplantaci je nutné, aby pacient užíval imunosupresiva (pomáhají zabránit odmítnutí transplantované ledviny organizmem, a to každý den po celou dobu funkce transplantované ledviny).
- Dávky se postupně snižují, užívají se však celoživotně.
Speciální terapie
Chirurgická léčba – transplantace
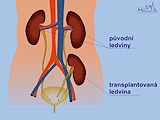
Operace se provádí v transplantačním centru, v případě potřeby proběhne ještě hemodialýza. Transplantovaná ledvina se nedává na místo vlastních ledvin, ty se většinou ponechávají na svém místě, ale všívá se do levého nebo pravého podbřišku, po operaci je pod kůží hmatná. Cévy se přišívají na kyčelní cévy, které vedou do dolní končetiny, močovod se všívá do močového měchýře.
Předoperační vyšetření živého dárce:
- celkové interní předoperační vyšetření
- vyšetření ledvin (funkční vyšetření, UZ…)
- kompatibilita krevních skupin a další speciální vyšetření (HLA znaky)
- psychologické vyšetření – darování ledviny je zcela dobrovolné, dárce nesmí být nucen a nesmí zákrok podstoupit za úplatu
Vyšetření zemřelého dárce:
- panangiografie 2x během 30 min – průkaz smrti mozku
- studená ischemie – nutno zachovat periferní oběh kadaverózního dárce, aby se nepoškodila funkce ledvin
Výběr kandidátů na získání kadaverózní ledviny je prováděn automaticky podle několika kritérií:
- shoda v krevní skupině
- maximální počet shod v HLA systému (tkáňové charakteristiky podobné krevním skupinám, avšak s větším počtem kombinací – maximální počet shod je šest)
- spádové transplantační centrum a bilance mezi odebranými a transplantovanými ledvinami
- procento protilátek v krvi
Předoperační vyšetření příjemce:
- celkové interní vyšetření
- nefrologické vyšetření
- kompatibilita krevních skupin a další speciální vyšetření (HLA tkáňové znaky)
Pooperační péče u žijícího dárce:
- standardní pooperační péče
Pooperační péče u příjemce:
Pacient je přibližně do třetího dne po operaci umístěn na jednotce intenzivní péče, kde se monitoruje:
- EKG, TK, P, TT, saturace hemoglobinu kyslíkem
- centrální žilní tlak (CVP), který informuje o náplni krevního řečiště a tím i hydrataci
- vnitřní prostředí (koncentrace iontů, glykemie, hematokrit, hemoglobin, acidobazická rovnováha)
- žilní vstupy
- kontrola operační rány, odpad z drénů
- diuréza
Při nekomplikovaném průběhu je pacient přeložen na standardní oddělení, kde je nadále sledován a je mu poskytována běžná pooperační péče (prevence komplikací, rehabilitace)
Komplikace po transplantaci
- 1. Pooperační komplikace v důsledku samotné operace:
- špatná průchodnost napojených cév nebo močovodu
- netěsnost cév spojená s krvácením
- únik moči z močovodu
- hromadění mízy v okolí transplantované ledviny
- infekce v operační ráně
- nefunkční štěp
- další pooperační komplikace související s imobilizací
- 2. Komplikace v důsledku dlouhodobého podávání imunosupresiv:
- sklon k infekcím
- zhoršení cukrovky
- zvýšené riziko vzniku osteoporózy
- zvýšené riziko vzniku nádorů
- 3. Pozdní komplikace:
- akutní rejekce (po několika měsících nebo letech může dojít k náhlému odmítnutí ledviny)
- chronická transplantační nefropatie (pomalé zhoršování funkce ledviny)
- glomerulonefritida
- kardiovaskulární onemocnění
- nádorové onemocnění
Kvalita života po transplantaci ledviny:
Pacient s transplantovanou ledvinou může žít plnohodnotný život, musí však dodržovat doporučení lékařů a vyvarovat se nadměrných zátěží. Pravidelné kontroly v transplantačním centru jsou nezbytné (kontrola funkce transplantovaného orgánu, prevence, včasná diagnóza a léčba komplikací).