Lékařské diagnózy
?
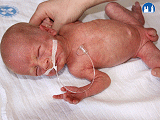
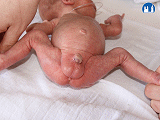
Novorozenec nezralý 
Definice
Hranice viability je v České republice stanovena na gestační stáří 24 dokončených týdnů, což obvykle znamená porodní hmotnost větší než 500 gramů. V situaci, kdy dítě váží méně než 500 gramů a přežije 24 hodin, je považováno za novorozence a stav je označován jako porod. Pokud dítě zemře během prvních 24 hodin života, stav je uzavírán jako potrat.
Podle WHO klasifikujeme nezralé novorozence podle porodní hmotnosti do skupin
- Novorozenci s extrémně nízkou porodní hmotností pod 1000 gramů
- Novorozenci s velmi nízkou porodní hmotností pod 1500 gramů
- Novorozenci s nízkou porodní hmotností pod 2500 gramů
Etiologie
-
Příčiny ze strany matky
- erytroblastosis fetalis, inkompetence cervixu, preeklampsie, závažné systémové choroby, infekce uropoetického traktu, diabetes, alkohol, nikotin, drogy, sociální problémy (chudoba, stres…), anomálie a onemocnění reprodukčních orgánů, věk pod 16 a nad 35 let. Ultrazvukem rozpoznaná retardace růstu a vrozené vady stejně jako erytroblastóza nebo těžké onemocnění matky mohou porodníky přinutit k předčasnému ukončení těhotenství.
-
Příčiny ze strany placenty, plodových obalů a plodové vody
- předčasné odlučování placenty, amnionitis, polyhydramnion, ruptura blan
-
Příčiny ze strany plodu
- vícečetná gravidita, nepravidelná poloha plodu, vrozené anomálie
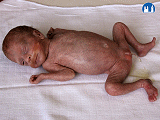
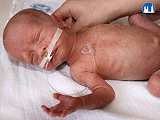
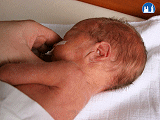
Znaky nezralého novorozence
- Morfologické znaky nezralosti
Kůže, sliznice
- u těžce nezralých je živě červená, průsvitná, chybí mázek, lanugo (jemné chloupky) bývá řídké
- u méně nezralých je kůže tmavě růžová, prosvítají jen velké žilky, je bohatě pokryta mázkem, v různém rozsahu je pokryta lanugem – hlavně na ramenou, zádech a krku
- kůže je často prosáklá, prosáknutí je zvláště patrné na dolních končetinách
- velmi citlivá na dezinfekční roztoky, i jemná dezinfekce může vyvolat rozsáhlé popáleniny
- citlivá na mechanické podněty, náplasti apod.
- citlivé sliznice; odsávání musí být šetrné, aby nedošlo ke krvácení
- jemné, řídké vlasy
- úpon pupečního pahýlu je posunut směrem k symfýze
Prsní bradavky
- u těžce nedonošených zcela chybí nebo jsou jen naznačeny
- u lehce nedonošených je vytvořena bradavka, někdy i část dvorce
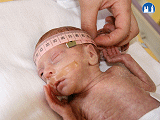
Hlava
- hlava je relativně větší, s malou obličejovou částí, dolichocefalická
- lebeční švy jsou široké
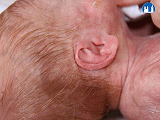
Ušní boltce
- ušní boltce bývají měkké, nedostatečně modelované
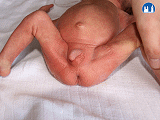
Genitál
- chlapci nemají sestouplá varlata v šourku
- dívkám zeje vulva, velká labia nekryjí malá labia
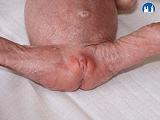
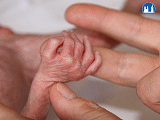
Končetiny
- tenké a dlouhé, nehty nepřekrývají konečky prstů
- rýhování na ploskách nohou a na dlaních u těžce nedonošených chybí nebo jsou vytvořeny jen hlavní rýhy; u lehce nedonošených je rýhování více, ale rýhy jsou mělčí než u donošených
Vrozené vývojové vady - například
- rozštěpové vady (gastroschisis – chybění některých vrstev přední stěny břišní)
- kritické vrozené srdeční vady (těžká stenóza nebo koarktace aorty, hypoplastické levé srdce, transpozice velkých tepen)
- kritické vady dýchacího ústrojí (brániční kýla spojena s hypoplazií plic)
- kritické vady zažívacího ústrojí (atrézie jícnu, atrézie duodena, atrézie anu a konečníku)
- Funkční znaky nezralosti
Dýchání
- stavba plic dokončena, ne u těžce nezralých
- nedokonalá funkce plic způsobena chyběním surfaktantu (látka fosfolipidové povahy, která udržuje po výdechu rozepjaté plicní alveoly), alveoly po výdechu kolabují
- onemocnění z nedostatku surfaktantu se nazývá IRDS (syndrom respirační tísně)
- apnoické pauzy – příčinou je nezralost mechanizmu pro kontrolu dýchání v mozkovém kmeni a nezralost periferních a centrálních receptorů; závažné jsou zejména ty apnoe, které se často opakují
Oběh- oběhová nestabilita, hypotenze, srdeční selhání
- hypotenze bývá častá u těžce nedonošených dětí a může mít za následek poškození mozku – příčiny jsou v asfyxii, ztrátě krve a tekutin s následnou hypovolemií
- přetrvávání otevřeného duktu (duktus arteriosus) jako následek poruchy fyziologického uzávěru duktu
Trávení
- nedostatečná sekrece trávicích šťáv
- zpomalená motilita střev
- porucha tolerance stravy, polykacího a sacího reflexu, sklon k aspiraci
- špatná evakuace a malá kapacita žaludku, svěrače na obou koncích žaludku jsou nezralé – regurgitace a zvracení zvláště při krmení
- nekrotizující enterokolitida – nekróza sliznice nebo celé stěny střeva, tj. patologická reakce střevní sliznice novorozence na různé patologické stimuly; podstatou je nahromadění plynu v podslizničním tkanivu stěny střeva s progresí do koagulační nekrózy sliznice a později celé střevní stěny; dochází k perforaci stěny střeva a rozvoji septického stavu
- smolka odchází více dnů, někdy až dva týdny
Vyměšování
- funkce ledvin je nezralá, dochází k neúplnému vylučování odpadních látek z těla a časté elektrolytové a acidobazické nerovnováze
- minimální výdej moči je 1 ml/kg/hod.
- akutní nedostatečnost ledvin může vzniknout při dehydrataci, sepsi, asfyxii a následkem toxických léků
Nezralost jater
- následkem jaterní nezralosti je nedostatečné odstraňování přebytku bilirubinu, který vzniká v prvních dnech života ve velkém množství a vzniká hyperbilirubinemie projevující se výraznější a déletrvající žloutenkou; ikterus nastupuje později než u zralých novorozenců, ale trvá delší dobu
- nedostatečná produkce koagulačních faktorů se podílí na zvýšené náchylnosti ke krvácení
- malá zásoba glykogenu přispívá k hypoglykemii
Termoregulace
- Čím je menší dítě, tím snadněji a rychleji se podchladí – působí zde více faktorů.
- Příčinou ztráty tepla (vypařováním) je velký povrch těla vzhledem k hmotnosti a menší vrstva podkožního tuku. Reakcí novorozence na chlad je zvýšená produkce tepla, která se děje především chemickou reakcí v tzv. hnědém tuku novorozence. Při této reakci se ale zvyšuje několikanásobně spotřeba kyslíku. V chladném prostředí přesto vzniká nepoměr mezi ztrátami a tvorbou tepla, vzniká velký rozdíl mezi teplotou kůže a okolím a teplota novorozence klesá. Chabé a málo odolné svaly vůči chladu neumožňují vyvíjet dostatečnou aktivitu a třást se. Extenzivní držení těla zvyšuje plochu exponovanou vnějšímu prostředí a vzrůstá ztráta tepla.
- Podchlazený novorozenec mívá apnoické pauzy, cyanózu, hypoglykemii, metabolickou acidózu až metabolický rozvrat.
Nervový sytém
- hypotonii, poruchy sání a polykání
Pláč
Oční sítnice
- U nezralých novorozenců sleduje oftalmolog v určitých časových intervalech vývoj oční sítnice.
- Retinopatie je stav, při kterém dochází k patologickému vývoji sítnice – retiny a jejích cév. Mezi příčiny patří nezralost sítnice, antenatální a postnatální hypoxie, dlouhodobé podávání vyšších koncentrací kyslíku na nezralé krevní cévy sítnice nebo náhlé přerušení podávání kyslíku. Onemocnění začíná rozšířením nezralých cév sítnice, pokračuje proliferací nově tvořených cév, v konečné fázi se objevují reparativní změny, jizvení retiny, které může vyústit až k odchlípení sítnice – slepotě.
- Incidence s klesajícím gestačním věkem stoupá.
Skelet- Osteopenie podmíněná nedostatkem kalcia a fosforu; typické jsou zlomeniny na kostech, rachitida, při RTG vyšetření demineralizace.
Hemostáza
- U nedonošených dětí je zvýšená náchylnost ke krvácení způsobená malou pevností cév a jejich podpůrného vaziva a nedostatkem protrombinu. Křehké kapiláry hlavy jsou zvláště citlivé na poranění při porodu, které může vyústit až v intrakraniální krvácení. Příznaky jsou nespecifické, malá krvácení jsou asymptomatická, u větších (III. a IV. stupně) se objevují změny svalového napětí a poruchy novorozeneckých reflexů. Při těžkých krváceních se může rozvinout posthemorrhagický šok a projevy nitrolební hypertenze. Následkem většího krvácení může být posthemoragický hydrocefalus vyžadující drenážní operaci.
- Intrakraniální krvácení je častou komplikací nejmenších dětí v důsledku asfyxie, vzestupu krevního tlaku, hypervolemie, hyperkapnie, pneumotoraxu a traumatu. Může být i komplikací syndromu hyalinních blanek s těžkým průběhem.
Vodní hospodářství a homeostáza
- U nedonošených dětí jsou časté edémy, oligurie, hypoproteinemie, hyponatremie, hyperkalemie, hypokalcemie, acidóz
Krevní obraz
- Anemie se nejčastěji objevuje u dětí s porodní hmotností nižší než 1500 g. Vznikají v důsledku poruch krvetvorby (infekce, toxické vlivy) nebo nedostatečného množství faktorů ve výživě, které jsou potřebné pro tvorbu erytrocytů a hemoglobinu.
Imunita
- Imunita nezralého novorozence získaná od matky je malá nebo vůbec žádná.
- Generalizovaná infekce celého krevního řečiště (sepse) je u nezralých novorozenců z důvodu nezralosti mnoha tělních systémů velmi častá. Sepse se může začít projevovat například hypotermií, letargií nebo naopak dráždivostí, potíží s výživou, respirační tísní, křečemi atd.
Diagnostika
anamnéza
- anamnéza nezralého novorozence vychází z osobní anamnézy matky, průběhu těhotenství a screeningových vyšetření matky v graviditě. Délka těhotenství udaná matkou a zralost odvozená z vnějších znaků se shodují jen v 80 %. Vzhledem k tomu, že často není jasný termín koncepce, je nutné provádět určení zralosti u každého novorozence.
fyzikální vyšetření
- klinické vyšetření
- hodnocení morfologických a funkčních známek nezralosti
- posouzení vitality novorozence
- posouzení zralosti
- skórování podle Ballarda, tj. skóre somatických kritérií zralosti; jako vnější tělesné znaky k odhalení gestačního věku slouží především kvalita kůže, přítomnost lanuga, forma a stav chrupavky ušního boltce, vývoj prsní žlázy, přítomnost plantárních rýh, délka nehtů a vzhled genitálu
- rozšířené Ballardovo skóre
- posuzujeme gestační stáří podle neuromuskulárních kritérií; hodnotí se držení těla a určitá reakce na pasivní pohyby; Ballardovo skóre je kombinací somatických a neuromuskulárních kritérií
- neurologické
- oftalmologické
- ortopedické
laboratorní vyšetření
- vyšetření krve
- hematologické (KO+dif., KS+Rh faktor, Coombsův test)
- biochemické (Na, K, Ca, Cl, urea, kreatinin, kyselina močová, bilirubin, bílkoviny, CRP, enzymy, glykemie)
- mikrobiologické (hemokultura krve)
- rozbor krevních plynů a určení acidobazické rovnováhy
- vyšetření moči
- biochemické (moč+sed., odpady v moči)
- mikrobiologické (přítomnost bakterií)
- výtěry ze zvukovodu, nosu, očí, kožních defektů, konečníku – mikrobiologické vyšetření
- vyšetření screeningová – sérologické
- pupečníková krev na kongenitální lues
- kapilární krev z patičky na fenylketonurii, hypotyreózu a kongenitální adrenální hyperplazii
- vyšetření chromozomální
- karyotyp (při podezření na geneticky podmíněné, vrozené onemocnění)
- vyšetření pupečníkové venózní krve, odebírané na porodním sále
- povinná vyšetření (BWR, HbsAg a HIV v případě, že tato vyšetření nebyla u matky provedena nebo v případě pozitivity matky)
zobrazovací metody- sonografie – mozku, srdce, břicha, ledvin
- rentgen – hrudníku a břicha
- magnetická rezonance
- počítačová tomografie
monitoring vitálních funkcí
Terapie
režimová opatření
- péče o nezralého novorozence na porodním sále
Při prvním ošetření musí být přítomen pediatr. Pokud nezralý novorozenec vyžaduje resuscitaci, provádějí se
- úvodní kroky (zabránit ztrátám tepla, uvolnit dýchací cesty a taktilní stimulace)
- resuscitace dýchání
- resuscitace oběhu
- zajištění žíly a úprava vnitřního prostředí
- péče o nezralého novorozence na porodním sále standardně spočívá
- ve správném provedení poporodního ošetření a vyšetření novorozence (prevence tepelných ztrát, odsávání, ošetření pupečníku, péče o oči – kredeizace, identifikace novorozence, vážení, měření, aplikace vitaminu K)
- hodnocení bezprostřední adaptace podle Apgarové; provádí se v 1., 5. a 10. minutě života
- cíle dalšího ošetřování nedonošeného novorozence
- podpora nezralých funkcí (regulace teploty, dýchání, trávení)
- umožnění růstu a zrání (výživa, zabránění hypoxii a ischemii, zvláště mozku)
- zabránění komplikacím a onemocněním vyplývajícím z nezralosti různých orgánů, nízké hmotnosti a z léčebných opatření
- stupně diferencované léčebné péče o novorozence
- základní, poskytována na neonatologických pracovištích I. typu
- intermediární, poskytována na neonatologických pracovištích II. typu
- intenzivní, poskytována na neonatologických pracovištích III. typu
- poporodní adaptace
Poporodní adaptace u nezralého a nedonošeného dítěte bývá obtížná. Takový novorozenec často není schopen dýchat a zajistit si výměnu plynů v plicích. Neudrží tělesnou teplotu a podchlazuje se. Není schopen obnovit a zajistit rovnovážný stav vnitřního prostředí a také často není schopen zajistit funkčně dostatečný krevní oběh a diurézu.
dietní opatření
- K výživě potřebují novorozenci s nízkou porodní hmotností parenterální výživu obvykle ve formě glukózy s minerály, příp. s aminokyselinami, tuky, vitaminy a elektrolyty dle stupně a závažnosti nezralosti. Potřeba parenterální výživy koreluje negativně se stupňem gestačního stáří.
- V důsledku funkční nezralosti trávicího traktu se objevují zažívací poruchy ve formě gastrických reziduí (to znamená, že před následujícím krmením je v žaludku natrávená potrava z krmení předcházejícího), distenze kliček střevních, poruchy odchodu smolky a poruchy acidobazické rovnováhy.
- Více komplikací se objevuje u dětí pod 1000 gramů. Tyto děti bývají v prvních dnech života často v závažném stavu, kdy z různých důvodů není možné zahájit krmení, a vyžadují totální parenterální výživu. Přesto se snažíme o co nejčasnější zahájení krmení, protože involuce střevních klků bez přísunu živin do střeva nastává již v prvních dnech po narození. Základní pravidlo, které platí, spočívá v co nejčasnějším možném zahájení krmení.
- První dávky začínáme ženským mlékem (optimálně mlezivem matky) v několika mililitrových porcích, podávaných gastrickou sondou po 2-3 hodinách. Novorozenec s nízkou porodní hmotností vyžaduje vyšší přívod bílkovin než fyziologický novorozenec a potřeba může přesáhnout více než 3g/kg/den. Rovněž potřeba cukrů je vyšší, především kvůli absenci rezerv a zásob. Energie potřebná na pokrytí bazálního metabolizmu je 50-60 kcal/kg/den, na růst a vývoj dalších 50-60 kcal/kg/den.
- Mateřské mléko je z nutričního hlediska pro novorozence s extrémně nízkou a velmi nízkou porodní hmotností nedostatečné a je potřeba ho fortifikovat (obohacovat bílkovinami, minerály, vitaminy, stopovými prvky, energií). K tomuto účelu se používá Breast milk fortifier.
- Parenterální výživa
- Nejsnazším přístupem je kanylace pupečníkové žíly. Parenterální roztok musíme aplikovat v přesném množství, abychom mohli sledovat bilanci tekutin a živin. První den po porodu dáváme 65-75 ml/kg/24 hod., v dalších dnech se potřeba a dodávka tekutin zvyšuje.
- Základem parenterální výživy jsou roztoky glukózy. Koncentraci roztoku volíme podle stupně zralosti novorozence a podle výsledků glykemie. Do roztoku glukózy můžeme přidávat vitaminy, ionty, minerály, léky.
- Proteiny ve výživě nahrazujeme roztoky aminokyselin v dávce 3-4g/kg/den. Podáváme je co nejčasněji podle metabolické tolerance dítěte.
- Do kompletní parenterální výživy patří lipidy a vitaminy rozpustné v tucích. Obdobně jako aplikaci bílkovin zahajujeme jejich podávání časně – většinou první den života. Při závažných infekčních komplikacích či jaterních onemocněních se dávka tuků redukuje podle metabolické tolerance.
farmakoterapie
Nejčastěji používané lékové skupiny u nezralých novorozenců
- surfaktant
- antibiotika – k léčbě infekcí nebo profylakticky
- bronchodilatancia
- antianemika
- analgetika
- vazoaktivní látky
- antiepileptika
- vitaminy
- minerály
léčba komplikací- poruchy srdečně-cévního systému se léčí úpravou hypovolemie podáním Ringerova roztoku, fyziologického roztoku, albuminu, plazmy, transfuzí krve, dopaminem apod.
- přetrvávání otevřeného arteriálního duktu se léčí indometacinem, při neúspěchu chirurgickým podvázáním duktu
- retinopatie nedonošených – sledování saturace arteriální krve kyslíkem, kryokoagulace retiny
- CNS – zabránění hypotenzi, bradykardii, hypoxii, acidóze, zabránění rychlému podání volumu, bikarbonátu, adekvátní výživa
- nezralost jater – fototerapie, výměnná transfuze, profylaxe vitaminem K, infuze glukózy
- nezralost ledvin – zabránění hypotenzi, pečlivý přívod a bilance tekutin, diuretikum
- anemie, hypotenze, šok – omezit odběry, profylaxe vitaminem K, E, elementárního železa, acidum folicum, erytropoetin, časná transfuze, doplnit objem
speciální péče
- observační péče
Observační péče u nezralých dětí znamená nepřetržité sledování dítěte zrakem, sluchem nebo přístroji.
Stav vědomí
Novorozenec v bdělém stavu má oči otevřené, bdělý výraz v obličeji a pohybuje končetinami. Při utlumeném vědomí je třeba silnějšího podnětu, aby dítě otevřelo oči a probudilo se. V hlubokém spánku je dýchání pravidelné, oči zavřené a bulby klidné. V bezvědomí dítě nereaguje na žádný podnět. Dráždivé dítě je neklidné, plačtivé, vykonává mnoho nekoordinovaných pohybů.
Srdeční frekvence
V prvních minutách po narození dosahuje až 180 tepů za minutu. Během hodiny klesne na 140-160 a v dalších hodinách se ustálí na 120. Frekvence nad 160 trvale může být známkou poruchy činnosti srdce a může provázet zvýšenou tělesnou teplotu, šok nebo dehydrataci, přehřátí, anemii nebo infekci. Frekvence pod 100 bývá nejčastěji při hypoxii, hypotermii.
Dýchání
Normální adaptovaný novorozenec dýchá 40x za minutu. Za patologických okolností stoupá počet dechů na 70-80, někdy až nad 100 za minutu. Zvýšená potřeba kyslíku se projevuje tachypnoe. U dítěte můžeme pozorovat dechovou tíseň – RDS (respiratory distress syndrom), dyspnoe, které se projevuje zatahováním mezižebří, souhybem chřípí, naříkáním, gruntingem (sténavý výdech). Dítě může mít také lapavé dýchání, což je předzvěstí závažného stavu, nebo zcela nepravidelné dýchání při edému mozku, krvácení do komor nebo meningitidě.
Pláč
Podle pláče posuzujeme stav dítěte. Normální je silný pláč bez vedlejších zvuků – pískavých nebo chrčivých šelestů.
Svalový tonus
Posuzujeme podle polohy dítěte a podle držení končetin. Hypotonie je ochablost, která se vyskytuje při hypoglykemii a u dětí s velmi nízkou porodní hmotností. Atonie je přítomna při acidóze, hypoxii a bezvědomí. Hypertonie (zvýšený svalový tonus) se objevuje u poškození CNS. Křeče jsou také projevem dráždění CNS a mají mnoho podob. Jsou to záškuby v obličeji, grimasy, žmoulání, rytmické pohyby jazyka. Bloudivé pohyby očních bulbů, hrubý třes, tonické napětí trupu a končetin se záklonem hlavy a prohnutím těla, klonické záškuby jedné nebo více končetin.
Kůže a prokrvení
U nedonošeného dítěte trvale sledujeme prokrvení. Cyanóza je modré nebo namodralé zbarvení kůže a sliznic a je buď akrální nebo centrální. Příznak harlekýna je závažným projevem poruchy centrálního řízení oběhu – jedna polovina těla je bledá, druhá sytě červená. Celková bledost je způsobena omezeným prokrvením kůže při anemii, podchlazení nebo v šokovém stavu. Žluté zbarvení způsobuje fyziologická nebo patologická žloutenka u novorozence.
Tělesná teplota
Tělesná teplota se pohybuje od 36,5 °C do 37 °C. Teplota nižší než 36 °C je definována jako hypotermie a teplota vyšší než 39 °C hypertermie. Podchlazené dítě má teplotu nižší než 35,5 °C. Příčinou je hypoxie, acidóza, šok, velmi nízká porodní hmotnost.
Hlava, oči, nos, uši, ústa
Zajímá nás tvar hlavy a její růst, pohyby očních bulbů, tvar očí a zabarvení bělma, velikost očních zornic, případná sekrece ze spojivkového vaku. Všímáme si tvaru a velikosti nosu, průchodnosti choan, sekrece. U uší dáváme pozor na tvar a polohu boltců, sekreci ze zevního zvukovodu. Ústa by měla být souměrná s dobře prokrvenými rty, bez patologického obsahu, patro celistvé. Všímáme si výrazu obličeje – typický výraz má obličej „mongoloidního“ dítěte.
Hrudník
Všímáme si tvaru, souměrnosti a pohybů hrudníku, vpáčeného nebo vyklenutého sterna, stavu klíčních kostí.
Břicho
Všímáme si velikosti a prohmatnosti bříška, patologické rezistence, peristaltiky a stavu pupečního pahýlu.
Končetiny
Zajímá nás poloha, hybnost, tvar končetin, případné edémy, počet prstů a různé anomálie.
Reflexy
Sání a polykání jsou u nedonošených dětí nedostatečné nebo úplně chybí.
Močení, smolka
Do 36 hodin se mají vymočit všichni novorozenci bez ohledu na porodní hmotnost. Sledujeme barvu, množství a příměsi v moči.
Na začátku první smolky je 2-3 mm silná hlenová zátka. Další porce je homogenní, mazlavá, černozelená až černá hmota. Odchází během 24-48 hodin. Při poruše střevní činnosti odchází opožděně nebo vůbec ne. Někdy se může dítě vyprázdnit před narozením – jako následek hypoxie – a vdechnout smolku s plodovou vodou do plic. Odsávaný obsah úst je pak tmavý a vazký. Dítě se musí odsát ihned po vybavení hlavičky.
- ošetřování nedonošeného novorozence v inkubátoru
Ukládání dítěte do inkubátoru
Dítě ukládáme do inkubátoru na antidekubitální podložku většinou nahé nebo v plenkových kalhotkách. Pokud není z nějakého důvodu nutné, aby hlavička byla přístupná, je dobré dát mu čepičku. Jakmile dítě nevyžaduje intenzivní péči a sledování, mělo by být oblečené. Zvyšuje se tím jeho pohodlí a může se použít nižší teplota vzduchu. Také se z dítěte vytváří osobnost, což je kladně přijímáno rodiči. Velmi malé a nezralé děti je třeba ukládat dál od okna a chránit před přímým světlem – nejlépe překrývat rouškou nebo plenou, ale tak, abychom je mohli i nadále dobře sledovat. Je třeba také zachovávat denní režim, tzn. v noci na oddělení tlumit světlo. Není-li to možné, můžeme použít bodové lampy nebo kryty na lampy.
Termoneutralita
Inkubátor zajišťuje termoneutralitu cirkulací zahřátého a zvlhčeného vzduchu v uzavřeném prostředí. Cílem je omezit tepelné ztráty dítěte a redukovat tak metabolickou produkci tepla na minimální úroveň. Teplota je udržována termostatem, který je nastaven na určitou hodnotu, nebo termistorovým kožním čidlem (servo režim). Hodnoty nastavujeme vzhledem k hmotnosti a stáří dítěte podle tabulek.
Měření tělesné teploty
I když je dítě v inkubátoru s nařízenou teplotou prostředí, je třeba stále jeho tělesnou teplotu kontrolovat. Měříme ji v rektu, na kůži nebo v axile. Teploměr zavádíme do konečníku po úroveň rtuťové rysky. Normální rozmezí je 36,6-37,1 °C. Kožní teplota se měří lehkým připevněním čidla na horní část bříška dítěte. U nedonošených naměříme 35,2-37,2 °C. Také můžeme měřit teplotu na periferii – dolních nebo horních končetinách. Porovnáním naměřených teplot zjišťujeme, zda je dítě přehřáté nebo podchlazené. Axilární teplota se měří v axile přitlačením teploměru paží k hrudníku. Teploměr bychom měli držet alespoň 2 minuty. Hodnoty jsou 36,3-37 °C. Teplota dětí v inkubátoru by se měla kontrolovat alespoň ve čtyřhodinovém intervalu.
Kyslík
Kyslík, přiváděný do inkubátoru, je ohřátý a zvlhčený a jeho koncentrace musí být měřena. Pohybuje se od 21 % do 60 %, podle velikosti průtoku. Saturace kyslíku u nezralého novorozence je sledována pomocí pulzního oxymetru. CO2 můžeme měřit též arteriálně nebo transkutánně.
Prevence infekcí
Vstupní okénka inkubátoru musí být udržována v čistotě a měla by být otevírána raději lokty. Dítě může pobývat v jednom inkubátoru nejdéle týden. Voda v odpařovači se musí měnit denně. Pleny potřísněné močí, stolicí apod. se musí odstranit hned.
Vážení dětí
Děti v kritickém stavu nevážíme, příp. je vážíme pouze po dohodě a v přítomnosti lékaře. Použijeme pojízdnou váhu, kterou umístíme vedle inkubátoru, a dítě zvážíme, aniž bychom ho odpojili od ventilátoru nebo monitorů. Pokud máme váhu zabudovanou přímo v inkubátoru, stačí dítě na okamžik nadzvednout, vynulovat hmotnost podložky a plen a dítě opět položit zpět. Na displeji se nám zobrazí hmotnost dítěte.
Koupání dětí
Jestliže stav dítěte nedovoluje jeho vyjmutí z inkubátoru a vykoupání ve vaničce, musíme tuto základní činnost provést přímo v inkubátoru. Poslouží nám k tomuto účelu připravené a vysterilizované nádobky z umělé hmoty nebo alobalu s vatovými nebo mulovými tampony. Můžeme také použít umyvadlo, které si položíme na stolek v blízkosti inkubátoru. Dítě omýváme tampony a pokožku ihned otíráme. Druhá sestra nám pomůže dítě nadzvednout, abychom mohli vyměnit antidekubitální podložku a prostěradlo. Dítě olejem nenatíráme, pouze ošetříme v kožních záhybech pleťovým mlékem nebo ordinovanou mastí a vyčistíme uši, nos, prokapeme oči a vytřeme dutinu ústní. Učešeme vlasy, narovnáme ušní boltce a uložíme dítě do pohodlné polohy. Všechny zákroky provádíme pouze okénky inkubátoru, abychom novorozence nepodchladili, nesnížili koncentraci kyslíku a nezpůsobili tím zhoršení jeho stavu.
Tišení hluku a tlumení světla
Novorozenec je ohrožen hlukem z chodu inkubátoru, dále když přidáme vysoký průtok kyslíku, zapojíme ventilátor, monitor, odsávačku, případně ještě trvalé sání při léčbě pneumotoraxu. Hladina hluku se tak trvale zvyšuje a dítě je ohroženo poškozením sluchu. Nesmíme zapomínat, že inkubátor není zvukotěsný, a proto musíme tlumit zvuk vně inkubátoru. Dítě reaguje na hluk přerušením spánku, úlekem, pohybem a křikem, poklesem oxygenace krve, zvýšením srdeční činnosti a dechové frekvence a zvýšením intrakraniálního tlaku.
Dbáme na snížení osvětlení v nočních hodinách, abychom zachovali denní rytmus. Můžeme použít individuální lampu nebo kryt na lampu, abychom ostatní děti nevyrušovali. Velmi malé a nezralé novorozence ukládáme dál od okna a chráníme je před přímým světlem.
- přemístění dítěte do lůžka
Když je dítě schopné udržet si tělesnou teplotu a nepotřebuje vysokou koncentraci kyslíku a nepřetržité sledování, oblékneme ho a teplotu v inkubátoru snížíme. Potom jej můžeme přeložit do postýlky. Nízkou koncentraci kyslíku můžeme zajistit i v postýlce kyslíkovými brýlemi nebo stanem.
- ošetřování dítěte na otevřeném vyhřívaném lůžku
Otevřená vyhřívaná lůžka umožňují neomezený přístup k dítěti, ale nezabezpečují jeho termoneutralitu. Dítě leží nahé na podložce a ztrácí teplo do okolního vzduchu vedením a vyzařováním. Odpařováním ztrácí také tekutiny – vzhledem k nedokonalé keratinizaci kůže. Hlavně u dětí narozených před 30. týdnem gestace mohou být tyto ztráty vysoké. Proto se tato lůžka nehodí k dlouhotrvajícímu pobytu dítěte, ale jsou výborná pro první ošetření a provedení nezbytných zákroků. Teplotu vyhřívání můžeme nastavit podle příslušné tabulky nebo termistorovým kožním snímačem, což je pro dítě bezpečnější.
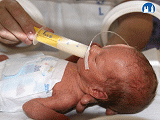
- podávání stravy nedonošeným novorozencům
- Intermitentní krmení pomocí nazogastrické či orogastrické sondy je užíváno u dětí, které mohou být na enterální výživě, jejich zažívací trakt je intaktní, ale perorální příjem je nedostatečný. Do této skupiny patří děti narozené před 32. týdnem gestace, děti s depresí CNS či s poruchami sacího a polykacího reflexu.
- Pro výživu novorozence používáme cévku 2,5 mm v průměru, která se zavádí nosem či ústy do žaludku. Před aplikací stravy je nutná aspirace žaludečního obsahu, abychom se ujistili, že cévka nebyla zavedena do plic; zároveň získáváme informaci o velikosti rezidua z předchozího krmení. Při zavádění hrozí nebezpečí vagového reflexu s bradykardií. Strava se nesmí aplikovat pod tlakem, měla by do žaludku stékat pomocí gravitace, v dostatečně dlouhém čase, který by se měl rovnat času, jako by dítě pilo samo. Při opakovaném zvracení lze aplikovat stravu do žaludku kontinuální infuzí.
- U dětí, které ještě potřebují vysokou koncentraci kyslíku, není způsob zavedení sondy nosem vhodný. Novorozenci dýchají hlavně nosem a my jim toto dýchání sondou ztěžujeme. Před vlastním zavedením sondy si odměříme vzdálenost od nosu k uchu a k mečovitému výběžku sternální kosti dítěte, tuto vzdálenost na sondě označíme a potom teprve zvlhčenou a otevřenou sondu zavádíme. Přesvědčíme se, že je spolehlivě v žaludku odsátím obsahu a ponořením otevřeného konce sondy pod hladinu vody. Neodsajeme-li ze žaludku žádné reziduum, o správnosti zavedené sondy se můžeme přesvědčit rychlou insuflací 2 ml vzduchu za současného poslechu fonendoskopem na stěně břišní nad žaludkem. Sondu přidržujeme (u jednorázového podání) nebo ji přilepíme náplastí. Po sondování dítě ponecháme ještě několik minut ve zvýšené poloze
Mateřské mléko – odstříkávání, pasterizace, fortifikace
Odstříkávání mateřského mléka
Je-li dítě příliš slabé, aby samo sálo, nebo je jeho stav takový, že nemůže být kojeno, musí maminka mléko odstříkávat. Je to vhodné také ke stimulaci tvorby mléka. Odstříkávání se může provádět rukou nebo odsávačkou.
Mléko podáme dítěti sondou buď okamžitě po odstříkání, nebo je uskladníme v uzavřené nádobě v chladničce. Nádoba musí být označena jménem dítěte a nesmíme ji použít pro dítě jiné. V chladničce se může mléko skladovat 24 hodin, v mrazničce (při minus 18 °C po dobu 3-6 měsíců).
Kdy odstříkávat
- při oddělení matky a dítěte
- při retenci (zadržování) mléka
- při nadbytku mléka
- při vytvarování bradavky s dvorcem
Příprava
- vyvařená nádoba na odstříkané mléko
- čistě umyté ruce
- přiložení teplého vlhkého obkladu na prsa či nahřátí ve sprše
- krouživé masáže rukou od základu prsu směrem k bradavce k povzbuzení vypuzovacího reflexu
- zakončení masáže jemným vyklepáním prsů v předklonu
Postup
- špičku palce položit na dvorec a špičku ukazováku pod dvorec tak, aby prsty tvořily písmeno C; prsty a bradavka musí být v jedné linii
- celý prs přitisknout zbývajícími prsty a dlaní k hrudníku
- rytmicky stlačovat bradavku, až mléko začne odkapávat
- opakovat tento trojdobý pohyb a měnit pozice prstů na dvorci
- prsty nesmějí bradavku vytahovat dopředu a nesmějí opouštět kůži, aby se neodřela
- velký nebo příliš nalitý prs podložit dlaní druhé ruky
- doba odstříkávání je kolem 20- 30 minut, prsy několikrát vystřídat
Pasterizace mateřského mléka
Chceme-li použít odstříkané mateřské mléko i pro jiné dítě, musíme je nejprve pasterizovat. Pasterizace je zahřívání mléka na 62,5 °C po dobu 30 minut.
Fortifikace mateřského mléka
Mateřské mléko je energeticky a nutričně nedostatečné pro zajištění optimálního růstu nedonošených dětí s nízkou porodní hmotností. Jeho fortifikací chceme dosáhnout takových poměrů, které by umožnily dosáhnout růstové křivky srovnatelné s růstovou rychlostí v posledním trimestru intrauterinního života. Provádí se přidáním adekvátního fortifikátu (instantního prášku) do čerstvě odstříkaného mléka.
Léky je možné u nezralých novorozenců aplikovat téměř všemi způsoby.
- Enterálně – tuhé léky podáváme vždy drcené a rozpuštěné v glukóze nebo čaji. Dětem, které nepolykají, musíme léky podávat sondou. Dbáme na dodržování časových intervalů. Léky, které nemohou přijít do styku s mlékem, podáváme mezi jednotlivými dávkami.
- Per rectum podáváme nálevy (vždy zahřáté na tělesnou teplotu), čípky a masti.
- Na kůži aplikujeme pasty, zásypy, masti, pudry, obklady a léčebné koupele. Dbáme při nich na to, abychom dítě nepodchladili.
- Inhalačně podáváme solné nebo iontové roztoky nebo mukolytika. Můžeme použít ultrazvukový inhalátor s maskou nebo vložíme malý inhalátor z umělé hmoty přímo do okruhu dýchacího přístroje.
- Parenterálně podáváme léky intrakutánně – například při kalmetizaci, subkutánně, intramuskulárně – do velkých svalových skupin, intravenózně a intraarteriálně. Při resuscitaci můžeme podávat léky i intratracheálně nebo intraoseálně. Při punkcích podáváme léky i do punktovaných dutin.
- manipulace s dítětem, poloha
Do inkubátorů nebo postýlek nestrkáme a neopíráme se o ně. I sebemenší pohyb dítě vyrušuje. Je třeba sjednotit všechny výkony, spojit ošetřovatelské zákroky a snížit bolestivé na minimum. Pohodlí dítěte zajistíme oblečením, čepičkou, plyšovými hračkami, kterými dítě obklopíme a dodáme mu tak pocit bezpečí. Důležité je také polohování. Poloha na břiše je pro nezralého novorozence mnohem vhodnější než poloha na zádech. Dítě je jistější a stabilnější a neplýtvá zbytečně energií ve snaze najít rovnováhu. Vhodná je také poloha do klubíčka, které lze dosáhnout pomocí stočené pleny nebo k tomu zhotoveného závěsného zařízení a nebo pomocí sedačky. Dáváme také pozor při přebalování dětí a nezvedáme jejich zadeček nad úroveň hlavičky, protože při tom dochází ke zvýšení ICP a u dětí s extrémně nízkou porodní hmotností bychom mohli způsobit intrakraniální krvácení. Také u dětí s gastroezofageálním refluxem bychom touto polohou usnadnili návrat obsahu žaludku do jícnu.
- péče o průchodnost dýchacích cest
Je-li dítě zahleněné, je třeba provést odsátí nejprve úst, hltanu a nakonec nosu. Používáme sterilní měkkou cévku s centrálním a jedním nebo dvěma bočními otvory. Dítě odsáváme přerušovaně, cíleně, zbytečně cévkou nepohybujeme, aby nedošlo k vagovému reflexu s následnou bradykardií a apnoí. V případě zavedené endotracheální kanyly se provádí sterilně odsávání z kanyly a laváž plic.
- tišení bolesti
- Novorozenec je neurologicky schopen zažít bolest při porodu a pravděpodobně i předtím. Protože nám ale nemůže říci, co cítí, je na nás, abychom sledováním zjistili, jak na bolestivé zákroky reaguje, a podle toho hledali nejlepší cestu k obnovení klidu a stability.
- Novorozenec reaguje na bolest změnami fyziologických funkcí – alterací srdečních ozev, zvýšením krevního tlaku a frekvencí dýchání, sníženou oxygenací. Jestliže procedura není rychle ukončena, děti, které křičí na začátku, mohou křičet až do výbuchu hněvu. Projevuje se to překrvením v obličeji, křečovitě sevřenými víčky, ztuhnutými a třesoucími se údy. Jestliže bolest pokračuje, tento stav vede k vyčerpání a k apnoi.
- Během traumatické procedury je třeba dítě udržovat v teple a v pohodlné pozici. Nesmí se nechat nepřikryté nebo uložené na chladném místě. Bude stejně šokováno studeným dezinfekčním prostředkem jako zákrokem samotným. Děti také trpí omezováním a neměly by být přivazovány. Kompletní nehybnost může vést k pocitům bezmocnosti a k výbuchům hněvu.
- Dítě reaguje na lidský hlas, který může redukovat jeho stres. Lokální anestezie může redukovat bolest, ale jen v určitých případech. Jestliže se jedná o punkci, dítě nerozlišuje jednotlivé vpichy.
- Trvá-li bolest několik dnů bez jakéhokoliv tišení, dítě se úplně vyčerpá. Podezřelé ticho, snížená pohyblivost, ostražitost a komunikace s okolním světem nás informuje o chronické bolesti. Je nezbytné upozornit lékaře a podat vhodná analgetika, někdy i kontinuálně a dlouhodobě.
- stimulační péče
- Poznatky o nutnosti poskytování stimulační péče vycházejí z vývojové psychologie. Je známo, že již během intrauterinního vývoje dochází u plodu k rozvoji vnímání somatického, vestibulárního a vibračního. Dítě má ještě před narozením dostatek stimulů. Sahá na sebe, pociťuje stísněnost v děloze, vnímá zvuky, změny polohy matky. Velmi intenzivně prožívá somatické stimuly během spontánního porodu. Proto dětem nabízíme stimulaci i po narození. Nejčastěji to jsou podněty vzniklé během polohování.
- K polohování používáme tzv. hnízda – oválné polohovací polštáře vyplněné polystyrénovými perličkami, které zajišťují mikromasáž tělíčka. Polštáře lze jednoduše tvarovat a nabídnout tak dítěti různé možnosti polohování. Polštář tělíčko obepíná, u dětí zejména předčasně narozených snižuje negativní vnímání nového prostoru, v němž se po narození ocitají. K alternativnímu způsobu zajištění této polohy nám poslouží stočená podložka umístěná okolo novorozence tak, že vymezuje hranice trupu a zadečku.
- Ke kladným pocitům u dětí přispívá také poloha „mumie“. Při ní používáme bavlněnou plenu nebo podložku stočenou a podloženou z obou stran vedle horních a dolních končetin a hlavy dítěte ležícího na zádech. Při takové poloze si dítě uvědomuje hranice svého těla.
- rehabilitace Vojtovou metodou
- Vojtova metoda je terapeutický a diagnostický systém, který se stal nezbytnou součástí diagnostiky a terapie hybných poruch hlavně u dětí. S Vojtovou metodou je možné začít, je-li zdravotní stav dítěte stabilizovaný. Centrální nervová soustava se při ní ovlivňuje tak, že je schopna aktivovat zatím nezapojené a nevyužité dráhy a nahradit tak poškozená spojení. Díky tomu se porucha hybnosti odstraní či zmírní. Takto se dá ovlivnit i polykání, sání, psychický stav dítěte a celková úroveň psychomotorického vývoje. Metoda spočívá v dráždění speciálních bodů na těle tlakem našich prstů v určité nastavené poloze. Cvičí se několikrát denně 5-15 minut.
- Rehabilitaci provádí fyzioterapeut.
- Aby terapie byla úspěšná, musí být prováděna i v domácím prostředí, a proto je nutné, aby se rodiče dítěte naučili a vykonávali rehabilitační léčbu.
- spolupráce s rodiči
Rodiče jsou povzbuzováni, aby se účastnili péče o dítě, což zvyšuje jejich důvěru v manipulaci s novorozencem. Pomáhá to matkám, které často mají strach a pocit viny, že se právě jejich dítě narodilo předčasně nebo nemocné. Na oddělení si je mohou zabalit, nakojit nebo nakrmit, vykoupat a pochovat, dokonce i když je ještě napojeno na respirátoru. Na některých odděleních je zavedena do praxe Kangaroo metoda chování dětí, která spočívá v umístění novorozence s nízkou porodní hmotností na prsou matky (kůže na kůži) a jeho překrytí halenkou nebo šaty. Navíc může použít ještě dečku a posedět nejméně jednu hodinu na oddělení. Novorozenec je přitom napojen na monitoru, respirátoru nebo jenom CPAPu.
Je prokázáno, že tato metoda je naprosto neškodná a naopak podporuje vztah mezi matkou a dítětem. Oba dva jsou klidnější a spokojenější, dítě lépe prospívá, přibývá na váze, má menší spotřebu kyslíku a může být rychleji odpojeno od respirátoru a tím také dříve propuštěno domů. Je třeba s rodiči hovořit o tom, jak se jejich dítě projevuje, jak jí, jak se tváří při manipulaci, koupání, balení, co mu sluší a co má rádo.
Specializovaná péče o nezralé novorozence
- Oxygenoterapie
- Cílem podávání kyslíku u nezralého novorozence je zajištění adekvátní oxygenace tkání, dostatečná dávka kyslíku pro jednotlivé buňky k zajištění jejich metabolizmu a udržení parciálního tlaku kyslíku v tepenné krvi v rozmezí 6,6-8,11 kPa.
- Oxygenoterapii indikujeme při cyanóze, prošedávání, křečích, apnoických pauzách. Také u výrazně nezralých dětí při hypoxemii pod 50 torrů, při respirační nebo respiračně metabolické acidóze.
- Kyslík podáváme inhalačně nebo insuflací. Inhalačně přes inkubátor, kyslíkovým stanem, brýlemi, sondou. Insuflací se směs kyslíku se vzduchem dopravuje do plic pod tlakem přes masku nebo endotracheální rourku. Je-li použito vysokých tlaků, je zde nebezpečí barotraumat.
- Podávaný kyslík musí být zvlhčený a předehřátý na 35-37 °C. Chladný proud kyslíku na obličej dítěte zvyšuje jeho spotřebu. Suchý, nezvlhčený kyslík eliminuje samočistící funkci řasinkového epitelu dýchacích cest.
- Nebezpečné je kolísání koncentrace kyslíku. Vysazování léčby kyslíkem se děje při stabilizovaných hodnotách pH, PCO2, PO2 a saturaci hemoglobinu.
- Komplikace léčby kyslíkem jsou způsobeny nedodržováním zásad jeho správného podávání nebo jsou nutnou daní při záchraně života těžce nezralých novorozenců. Jsou to retinopatie nedonošených, poškození plicního parenchymu, hypoxické poškození mozku.
- Terapie surfaktantem
Surfaktant je látka fosfolipidové povahy, která se nachází v alveolách. Jeho funkcí je snižování povrchového napětí v alveolách, čímž se zabraňuje vzniku atelaktáz. U nezralých novorozenců je ho nedostatek, a to vede ke vzniku RDS. Proto se často nezralým novorozencům, kteří jeví klinické a rentgenové známky RDS, dodává surfaktant endotracheálně.
- Umělá plicní ventilace
- Ventilační režim aplikujeme za účelem podpory nebo náhrady plicní ventilace nebo z důvodů terapeutických. Jestliže dítě samo nedýchá, je nezbytná ventilace řízená. Jestliže dýchá nedostatečně, použijeme podpůrné ventilační režimy. Někdy je nutné pacienta farmakologicky tlumit, abychom zabránili tzv. boji pacienta s ventilátorem a snížili riziko barotraumatu.
- Péče o dítě na ventilátoru spočívá především v péči o endotracheální kanylu, kterou podle potřeby odsáváme, přelepujeme, aby nedošlo k otlakům. Sledujeme, aby nedošlo k zalomení endotracheální kanyly nebo k extubaci. Sledujeme také parametry ventilátoru, nastavenou koncentraci kyslíku, hodnotu pozitivního přetlaku a end expiračního tlaku. Také sledujeme zvlhčování hadic, které mají být orosené, ale nesmí v nich být větší množství vody.
- Katetrizace žíly, arterie
- Cílem je parenterální podání tekutin, léků, odběry krve, měření tlaků.
- K výkonu potřebujeme příslušný katétr, balíček s nástroji na preparaci, dezinfekci, sterilní krytí, zkumavky na odběr krve, ordinované infuzní roztoky, v případě měření tlaků komůrku s transducerem a roztok s Heparinem.
- Zákrok se provádí v inkubátoru nebo na otevřeném vyhřívaném lůžku.
- Katetrizace umbilikální arterie
- Indikace primární
Kontinuální měření arteriálního tlaku, vyšetření krevních plynů, angiografie, resuscitace
- Indikace sekundární
Podávání léků a infuzních roztoků, výměnná transfuze, častý odběr vzorků krve u dětí s velmi nízkou porodní hmotností
- Kontraindikace
Peritonitis, nekrotická enterokolitida, omfalokéla
- Princip výkonu
Sterilně oblečený lékař naplní nejprve arteriální katétr fyziologickým roztokem, aplikuje lokální anestetikum, dezinfikuje a zarouškuje operační pole. Skalpelem seřízne pupeční pahýl a odhalí pupeční cévy. Zavede katétr, který fixuje stehem. Odebereme vzorek na vyšetření a napojíme infuzi s Heparinem. Jestliže chceme odebírat vzorky krve v průběhu infuze, musíme nejprve odtáhnout obsah katétru do jedné stříkačky a druhou teprve krev na vyšetření. Obsah první stříkačky opět sterilně, pomalu a bez bublin vrátíme do katétru. Při aplikaci roztoků cestou arteria umbilicalis sledujeme prokrvení, barvu a teplotu obou dolních končetin a pulzy v tříslech. Bakteriální filtry a sety měníme každý den.
- Aplikace krevních derivátů
Plnou krev podáváme pouze při krevních ztrátách v množství 15 ml/kg. Při anemii podáváme erytrocytovou masu, při nedostatku trombocytů trombonáplav. Dále můžeme podávat erytrocytový náplav chudý na leukocyty nebo naopak leukocytový koncentrát. Plazmu podáváme nativní nebo mraženou. Dalšími přípravky jsou imunoglobuliny, trombin, fibrinogen, albumin.
Výměnná transfuze je výkon, při kterém se krev dítěte střídavě odebírá a aplikuje cestou velké žíly – vena umbilicalis. Metoda se používá při vysoké hladině bilirubinu, z důvodu odstranění škodlivých látek z krve při sepsi, předávkování některými léky atd.
Účinkem světla dochází k fotodegradaci bilirubinu na produkty, které nejsou toxické.
- Modré světlo produkuje i tepelné záření, je zde možnost přehřátí dítěte. Fototerapie maskuje skutečné zbarvení kůže (nepoznáme cyanózu).
- Studené (bílé světlo) má širší spektrum, nepřehřívá dítě a nemaskuje cyanózu.
- Péče o dítě před operací a po ní
- Liší se podle druhu operace – všeobecně platí rozdělení přípravy na dlouhodobou a krátkodobou.
- Sestra se informuje o době konání a místu operace. Dohlédne na to, by v dekurzu byla napsána premedikace, objedná požadované množství krve k operaci. Připraví dítě, které musí být čisté, lačné, vyprázdněné a premedikované. Zajistí odvoz dítěte na sál společně s krví, RTG snímky a celým chorobopisem.
- Z operačního sálu přivážíme dítě vždy ve vyhřátém inkubátoru, se zajištěnými vitálními funkcemi a ve správné poloze. Ukládáme jej do vyhřátého inkubátoru nebo na tepelnou podložku, protože po narkóze může být termolabilní.
- Zabezpečíme klid, ticho, tlumení bolesti, šetrnou manipulaci. Sledujeme celkový stav, vitální funkce, bilanci tekutin, odchod stolice a plynů, operační ránu, pečujeme o volné dýchací cesty, průchodnost drénů, aplikujeme ordinované léky.
Komplikace u nedonošeného novorozence
- Hypotermie
- Poruchy dýchání
- asfyxie
- kolaps alveolů
- neefektivní, paradoxní dýchání
- periodické dýchání, apnoe, bradykardie
- sklon k aspiraci
- chronické plicní onemocnění (bronchopulmonální dysplazie)
- Perzistující ductus arteriosus (levo-pravý zkrat)
- Retinopatie nedonošených
- CNS
- periventrikulární leukomalacie
- periventrikulární krvácení
- psychomotorické postižení
- Gastrointestinální trakt
- nedostatečné pití, zvracení, neprospívání
- vzedmutí břicha, ileus, zvracení
- průjmy
- nekrotizující enterokolitida
- Nezralost jater
- hyperbilirubinemie, intoxikace
- poruchy koagulace
- hypoglykemie
- Nezralost ledvin
- renální selhání
- léková intoxikace
- hyperhydratace, dehydratace
- Sklon k infekci
- Anemie: hypotenze, šok
- Poranění, krvácení










Související vyšetřovací metody:
Související terapie:
Související ošetřovatelské diagnózy:
